Нарушают функцию не только того органа, где развиваются раковые клетки. При злокачественных поражениях в большинстве случаев возникают осложнения, которые значительно осложняют течение болезни.
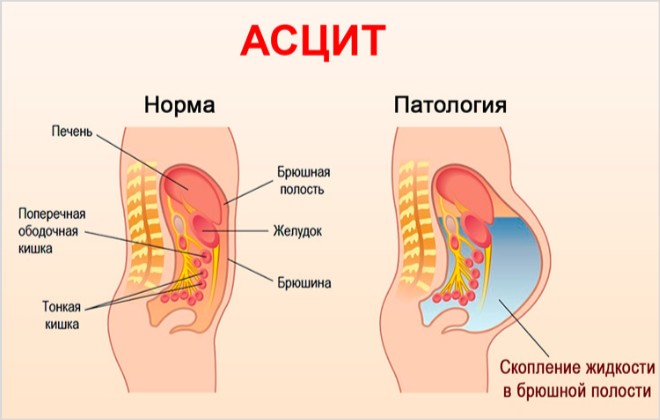
К группе этих осложнений относят и асцит. Этим термином обозначается скопление излишней жидкости в брюшной полости, при таком нарушении живот может увеличиться в несколько раз.
Что это за болезнь?
Если у человека имеется онкологическое заболевание, то вероятность развития асцита доходит до 10%. Скопление жидкости происходит не при всех злокачественных поражениях.
Чаще всего асцит сопровождает:
- Злокачественные новообразования и .
При раке яичников вероятность образования асцита доходит до 40%, и в 50% при этом онкологическом поражении женщины погибают именно от асцита.
Накопление большого объема жидкости в брюшной полости приводит к повышению внутрибрюшного давления, это провоцирует смещение диафрагмы в грудную полость. Подобное патологическое нарушение анатомии внутренних органов ограничивает дыхательную функцию легких, негативно отражается на работе сердца, на кровообращении.
Скопившаяся жидкость оттесняет органы брюшины и значит, не в лучшую сторону меняет их функционирование. Массивный и длительно не устраняемый асцит становится причиной потери большого количества белка.
В связи со всеми происходящими изменениями асцит вызывает массу осложнений – и дыхательную недостаточность, нарушения в обмене веществ. Все эти патологии значительно ухудшают течение основного заболевания.
Причины возникновения
В брюшной полости здорового человека постоянно находится небольшое количество циркулирующей жидкости.
Эта жидкость предупреждает склеивание внутренних органов между собой и позволяет петлям кишечника свободно, без трения, двигаться.
Вырабатываемый в брюшине экссудат здесь же и впитывается, то есть организм сам контролирует процесс выработки жидкости.
При некоторых заболеваниях, в том числе и при онкологии, резорбтивная, секреторная и барьерная функции листков брюшины нарушаются и тогда жидкости либо производится слишком много, либо она не полностью всасывается обратно.
Это приводит к заполнению свободного пространства брюшной полости все увеличивающимся количеством экссудата, в тяжелых случаях его объем доходит до 25 литров.
При указанных выше онкологических заболеваниях в связи с близостью органов раковые клетки могут проникать в брюшину и оседать на ее висцеральном и париетальном листке. Развивающиеся раковые клетки нарушают резорбтивную функцию брюшины, лимфатические сосуды не могут справиться полностью со своей задачей и вырабатываемая жидкость начинает накапливаться.
Так постепенно формируется асцит, поражение листков брюшины злокачественными клетками провоцирует и развитие .
Как уже сказано, основная причина поражения брюшины при онкологических заболеваниях, это тесный ее контакт с теми органами, где образуется злокачественное новообразования.
Но помимо этого к причинам асцита при онкологии также относят:
- Плотное прилегание брюшных складок друг к другу. Это обеспечивает быстрый захват раковыми клетками рядом лежащих тканей.
- Обильное расположение в брюшине кровеносных и лимфатических сосудов, что только увеличивает и ускоряет перенос раковых клеток.
- Занос атипичных клеток в брюшину при проведении операции.
- Прорастание злокачественной опухоли сквозь стенки брюшины.
Спровоцировать развитие асцита может курс химиотерапии, на последних стадиях скопление жидкости возникает часто по причине .
При поражении печени метастазами или при первичном раке этого органа причина скопления жидкости кроется в другом – венозная система органа сжимается, и естественный отток от кишечника нарушается. Такой вид асцита, как правило, формируется быстро и протекает тяжело.
Симптомы заболевания
Формирование асцита брюшной полости у большинства пациентов при онкологических заболеваниях происходит постепенно, в течение нескольких недель или даже месяцев. Поэтому первые признаки этого грозного осложнения остаются без внимания.
Клинически асцит начинает проявляться уже после того, как в брюшной полости скопится достаточно большое количество жидкости, проявляется это осложнение:
- Чувством распирания в животе.
- Разными по характеру и длительности абдоминальными болями.
- Отрыжкой и изжогой.
- Тошнотой.
Визуально обратить внимание можно на постепенно увеличивающийся живот, в вертикальном положении он свисает вниз, а в горизонтальном расплывается по бокам. Растягивание кожи брюшной стенки позволяет увидеть сеть кровеносных сосудов и выпячивающийся пупок.
Давление на грудную клетку вызывает одышку и перебои в работе сердца. При асците человеку трудно наклониться, застегнуть обувь, надеть брюки.
Фото асцита брюшной полости у мужчины

Но все-таки при асците, возникающим как осложнение злокачественного поражения, на первый план выходят у людей те симптомы, которые возникают при первичном очаге. И чаще именно это приводит к тому, что онкологический асцит выявляется уже при большом скоплении жидкости.
Асцит при раке яичников и его причины
При раковом поражении яичников самые тяжелые последствия вызываются именно асцитом. Летальный исход при скоплении жидкости в брюшной полости возникает в 50-60% случаев.
Развитие асцита при онкологии яичников возникает в запущенных случаях, то есть когда метастазы переходят на брюшную полость и печень.
Скапливающаяся жидкость в свою очередь увеличивает опухоль яичника в размерах, а это может закончиться его разрывов и выходом экссудата в брюшную полость. Асцит, формирующийся как осложнение рака яичников, приводит к отеканию нижней половины живота, области гениталий. Отеки переходят и на ноги.
Скопление жидкости на первых порах не вызывает выраженных изменений в самочувствии, но затем могут появиться сильные боли, воспринимаемые пациенткой как приступ аппендицита. Развитие асцита при раке яичников не должно остаться без внимания, чем раньше начнется лечение, тем больше шансов на благоприятный исход протекания этого осложнения.
Последствия
Асцит при онкологии опасен сам по себе, но помимо этого он может стать причиной и других осложнений, к ним относят:
- Спонтанно развивающийся бактериальный перитонит.
- Дыхательную недостаточность.
- Гидроторакс.
- Непроходимость кишечника.
- и ее защемление.
- Выпадение прямой кишки.
- Гепаторенальный синдром.
Все перечисленные осложнения лечить необходимо в кратчайшие сроки, иначе они значительно утяжеляют самочувствие человека и могут привести к его смерти.
Диагностика
 Пациенты с онкологическими заболеваниями всегда должны находиться на контроле у врача, и онколог в зависимости от локализации новообразования должен уже предполагать вероятность развития осложнений.
Пациенты с онкологическими заболеваниями всегда должны находиться на контроле у врача, и онколог в зависимости от локализации новообразования должен уже предполагать вероятность развития осложнений.
Заподозрить асцит можно по внешним признакам, жалобам пациента, немаловажное значение имеет пальпация и перкуссия живота.
Обязательно назначение инструментальных методов:
- УЗИ. Помимо жидкости при этом исследовании можно выявить наличие опухолей, их расположения, изменения в строении внутренних органов.
- Томографии. Этот метод необходим для определения количества жидкости и ее расположения в брюшной полости.
- Лапароцентеза. После обезболивания проводится прокол брюшной стенки чуть ниже пупка и откачивание жидкости. Процедура назначается с лечебной и диагностической целью. Часть экссудата отправляют на анализ, где проводится определение наличие альбуминов, глюкозы, виды клеточных элементов, патогенная микрофлора.
Стадии
В зависимости от количества скопившегося экссудата выделяют три стадии асцита:
- Транзиторный асцит – жидкости в брюшной полости не более 400 мл. На этой стадии может быть лишь вздутие живота.
- Умеренный асцит выставляется, когда экссудата в брюшной полости не более 5 литров. На этой стадии осложнение проявляется клиническими симптомами в виде нарушения работы органов пищеварения, одышки. В случае отсутствия лечения асцита возможно развитие перитонита, дыхательной и сердечной недостаточности.
- Напряженный или резистентный асцит характеризуется скоплением до 20 литров жидкости. Состояние пациента тяжелое, значительно нарушается работа жизненно важных органов.
Как лечить асцит брюшной полости при онкологии?
Асцит брюшной полости, развивающийся как осложнение онкологического заболевания, следует лечить совместно с основной болезнью.
Важно также начать устранение избытка лишней жидкости в первые две недели ее образования, так как затягивание терапии приводит к развитию массы осложнений. Излишняя жидкость может быть удалена при помощи прокола и ее откачивания – лапароцентезе, путем приема мочегонных средств.
Соблюдение специальной диеты поможет снизить внутрибрюшное давление, уменьшит вероятность дальнейшего продуцирования чрезмерного экссудата.
Эффективна только в том случае, если асцит спровоцирован . При раке желудка, яичников и использование химиопрепаратов не дает выраженного положительного результата.
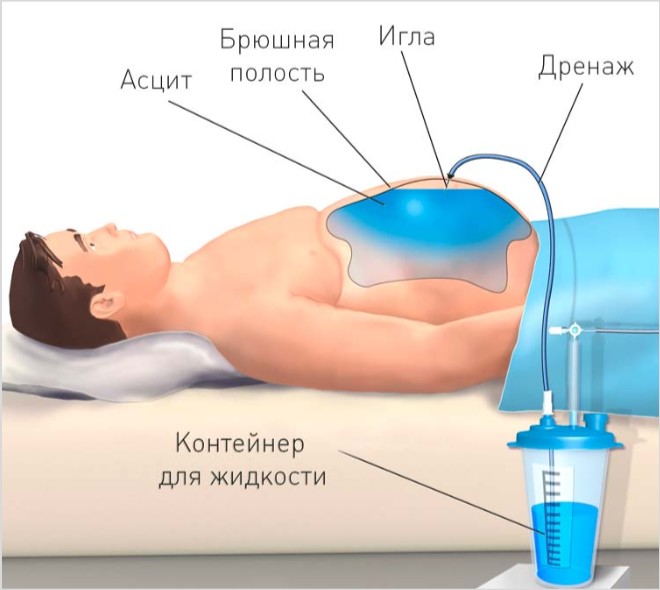
Лапароцентез
 Лапароцентез брюшной полости при асците — это прокол стенки брюшины специальным инструментом и забор жидкости для анализа или ее откачивание.
Лапароцентез брюшной полости при асците — это прокол стенки брюшины специальным инструментом и забор жидкости для анализа или ее откачивание.
Обычно при онкологическом заболевании лапароцентез назначается, если нет эффекта от применения диуретиков, еще одно показание это напряженный асцит.
Процедура происходит в несколько этапов под местным обезболиванием:
- Пациент находится в положении сидя, хирург обрабатывает антисептиком и затем обезболивающим средством предполагаемое место прокола.
- Вначале, после инъекции обезболивающего средства, делается разрез брюшной стенки, мышц. Проводят его по белой линии живота, отступая от пупка вниз на 2-3 см.
- Окончательный прокол совершается вращательными движениями при помощи троакара. К троакару присоединяется гибкая трубка, через которую будет стекать жидкость.
- Если прокол совершен правильно, то будет выделяться напряженная струйка жидкости.
- Откачка лишней жидкости производится очень медленно, необходимо постоянно контролировать состояние больного. По мере удаления жидкости медсестра должна стягивать живот простыней или полотенцем, это необходимо для того чтобы давление в брюшной полости понижалось медленно.
- После эвакуации экссудата на рану накладывается стерильная повязка.
Лапароцентез позволяет удалить за один раз до 10 литров жидкости. Но в этом случае пациенту показано введение альбуминов и других медикаментов для того чтобы снизить вероятность развития почечной недостаточности.
При необходимости могут быть установлены временные катетеры в брюшину, по ним будет отходить скапливающаяся жидкость. Установка катетеров значительно облегчает самочувствие онкологических больных, но грозит падением АД и образованием спаек.
Лапароцентез может быть проведен не всегда. Противопоказаниями к проведению прокола относят:
- органов брюшной полости.
- Выраженный метеоризм.
- Период восстановления после прооперированной вентральной грыжи.
Лапароцентез выполняется в амбулаторных условиях. После проведения процедуры и при удовлетворительном состоянии пациента он может быть отпущен домой.
Мочегонные средства
Из мочегонных средств онкологическим больным при развивающемся асците длительным курсом назначают Диакарб, Фуросемид или Верошпирон.
Возможна также комбинация двух диуретиков и пить их необходимо, даже если в начале лечения видимого мочегонного эффекта нет.
При использовании мочегонных средств необходимо принимать и препараты, содержащие калий, иначе можно спровоцировать развитие нарушений в водно-электролитном обмене.
Диетическое питание
 Правильно организованное питание при асците брюшной полости поможет уменьшить скопление жидкости.
Правильно организованное питание при асците брюшной полости поможет уменьшить скопление жидкости.
Необходимо свести к минимуму добавление в блюда поваренной соли и ограничить прием жидкости. Но стоит учитывать, что совсем организму без соли нельзя.
Полезно вводить в рацион продукты, богатые на калий:
- Шпинат.
- Морковь.
- Печеный картофель.
- Свежий зеленый горошек.
- Курагу.
- Изюм.
- Грейпфрут.
- Спаржу.
- Овсяную крупу.
Диету необходимо составлять таким образом, чтобы соблюсти и ограничения, касающиеся основного заболевания.
Сколько живут пациенты?
Развитие асцита не только серьезно ухудшает самочувствие онкологического больного, но и утяжеляет протекание основной болезни.
Двухлетняя выживаемость больных с водянкой составляет всего 50% и это при условии своевременного лечения осложнения. Ухудшает прогноз течения асцита пожилой возраст пациента, наличие большого числа , склонность к гипотонии, почечная недостаточность.
Видеопередача об асците живота:
Асцит или по-другому водянка – патологическое скопление слизистой жидкости в брюшной области. Количество ее может превышать 20 литров. Асцит брюшной полости возникает при циррозном поражении печени (75%), а также при онкологии (10%) и при сердечной недостаточности (5%). Внешне болезнь проявляется тем, что живот значительно увеличивается в размерах и прогрессирующим нарастанием веса. Лечение заболевания чаще всего осуществляется хирургическим путем, больному проводится лапароцентез (откачка жидкости специальным аппаратом).
Причины развития заболевания
Скопление жидкости в брюшной полости происходит в каждом организме по-разному. Для того чтобы лучше понимать сам механизм, нужно немного разобраться в анатомии человека.
Внутри брюшная полость покрыта оболочкой из соединительной ткани, которая некоторые органы обволакивает полностью, а некоторые частично или не касается вовсе. Эта ткань обеспечивает нормальную работу всех органов, потому как из нее выделяется специальная жидкость, которая не позволяется органам склеиваться. В течение суток она неоднократно выделяется и всасывается, то есть регулярно обновляется.
Асцит вызывает нарушения основной функции брюшной полости: выделение и обратное всасывание жидкости, а также барьерная защита от различных вредных веществ.

Цирроз является главной причиной появления асцита:
- печенью синтезируется меньшее количество белка;
- здоровые печеночные клетки постепенно замещаются соединительными;
- уменьшение количества белка-альбумина приводит к снижению плазменного давления;
- жидкость покидает стенки сосудов и попадает в полость тела и ткани.
Цирроз печени провоцирует повышение гидростатического давления. Жидкость не может находиться в стенках сосудов и выдавливается наружу – развивается асцит.
Пытаясь уменьшить давление в сосудах, в организме усиливается лимфоотток, но лимфатическая система не успевает выполнять свою работу – происходит значительное повышение давления. Жидкость, попадающая в брюшную полость, какое-то время всасывается, но затем и это перестает происходить.
Онкологические или воспалительные заболевания приводят к тому, что брюшина начинает выделять слишком большое количество жидкости, которую обратно всасывать не получается, нарушается лимфоотток.
Основные причины возникновения асцита:
- Проблемы с печенью.
- Острые и хронические сердечные заболевания.
- Повреждения слизистой оболочки брюшной полости, вследствие перитонита различной этиологии и злокачественного образования.
- Болезни мочеполовой системы, в том числе почечная недостаточность и мочекаменная болезнь.
- Заболевания пищеварительного тракта.
- Белковая недостаточность.
- Аутоиммунные заболевания, например, красная волчанка.
- Серьезные нарушения питания: голодания.
- Асцит брюшной полости у только что родившихся детей является результатом гемолитической болезни плода.
Симптоматика заболевания
Асцит может развиваться долго: от 1 месяца до полугода, а может возникнуть спонтанно в результате тромбоза воротной вены. Первые симптомы заболевания возникают, когда жидкость в брюшной полости скапливается в количестве около 1 тыс. мл.
Симптомы:
- вздутие живота и повышенное газообразование;
- распирающие ощущение в животе;
- абдоминальная боль в брюшной области;
- изжога;
- увеличение размеров живота, выпячивание пупка;
- увеличение веса;
- патологически учащенное сердцебиение и отдышка;
- сложности при попытке наклониться;
- отек нижних конечностей;
- возможна пупочная грыжа, геморрой, выпадение прямой кишки.

Когда человек находится в положении стоя живот имеет округлую форму, но в положении лежа он как бы растекается. На коже появляются глубокие растяжки. Увеличивающиеся давление делает вены по бокам живота очень заметными.
Портальная гипертензия вызывает такие симптомы, как тошнота, рвота, желтуха, происходит это из-за блокады подпеченочных сосудов.
Асцит на фоне туберкулезного перитонита проявляется снижением веса, интоксикацией, повышением температуры. Определяются увеличенные лимфоузлы вдоль кишечника.
Асцит при сердечной недостаточности сопровождается отеками стоп и голеней, акроцианозом, болью справой стороны грудной клетки.
Повышение температуры тела не является прямым симптомом заболевания, но возникает при некоторых заболеваниях, провоцирующих асцит:
- Перитонит;
- Панкреатит
- Цирроз;
- Злокачественные опухоли.
Если причиной заболевания служит микседема, то температура, наоборот, может быть значительно ниже нормы – около 35 градусов. Связано это с тем, что щитовидная железа вырабатывает недостаточное количество гормонов, в итоге снижается метаболизм и способность организма выделять тепло.
Фактора риска
Некоторые люди подвержены заболеванию больше других. Лица, входящие в группу риска:
- Люди, принимающие в течении длительного времени спиртосодержащие напитки и наркотические средства.
- Люди, подвергшиеся переливанию крови.
- Страдающие от гепатитов, необязательно вирусной природы.
- Имеющие значительное превышение веса.
- Страдающие от сахарного диабета второго типа.
- Имеющие повышенный уровень холестерина в крови.

Классификация асцита
Классифицируется заболевание в зависимости от того сколько жидкости находится в животе, наличия инфицирования и ответной реакции на проведение лечебной терапии.
Количество жидкости подразделяет болезнь на три типа:
- Начальная стадия асцита с небольшим количеством жидкости (не более 1,5 литра).
- Вторая стадия с умеренным содержанием жидкости в брюшной полости. Сопровождается отеками и увеличением живота в объемах. Больной страдает от нехватки кислорода при незначительной физической активности, изжоги, запоров и чувства тяжести в животе.
- Третья стадия с большим количеством жидкости или массивная водянка. Кожа на животе сильно растягивает и истончается, сквозь нее хорошо заметны вены брюшины. Больной страдает от сердечной недостаточности и нехватки воздуха. Жидкость в брюшной полости может инфицироваться и начнется перитонит. Высока вероятность летального исхода.
В зависимости от наличия инфекции или ее отсутствия болезнь делится на 3 стадии:
- Стерильный асцит. Изученная жидкость показывает отсутствие бактерий.
- Инфицированный асцит. Проведенный анализ показывает наличие бактерий.
- Спонтанный перитонит.
Вариант ответа на начало лечения позволяет разделить болезнь на два типа:
- Заболевание поддающиеся медикаментозному лечению.
- Заболевание, возникающее вторично и не поддающиеся медикаментозному лечению.
Диагностика заболевания
Для постановки диагноза требуется проведения комплекса различных процедур, по результатам которого можно с точностью сказать о количестве жидкости внутри брюшной полости и присоединении различных осложнений.
- Осмотр – в зависимости от того в каком положении находится человек, при постукивающих движения можно обнаружить притупление звука. При толчках в бок одной ладонью, вторая ладонь, фиксирующая живот, ощущает заметные и колебания жидкости внутри.
- Рентгенографическое исследование – позволяет обнаружить асцит с количеством жидкости больше пол-литра. При обнаружении в легких туберкулеза можно сделать предварительный вывод, что заболевание имеет туберкулезную этиологию. При обнаружении плеврита и расширения границ сердца можно предположить, что причиной заболевания послужила сердечная недостаточность.
- Ультразвуковое исследование – позволяет определить наличие асцита, а также обнаружить цирроз печени или наличие злокачественных опухолей в брюшной полости. Помогает оценить проходимость крови по венам и сосудам. Исследование грудной области позволяет обнаружить заболевания сердца.
- Лапароскопия – пункция брюшной полости, позволяющая взять жидкость для проведения лабораторного исследования с целью определения причин заболевания.
- Гепатосцинтиграфия – позволяет определить степень пораженности и яркость выраженность изменений в печени, вызванных циррозом.
- МРТ и КТ – позволяют определить все места, где находится жидкость, что сделать другими средствами не удалось.
- Ангиография – рентгенографическое исследование, проводимое наряду с введением контрастного вещества. Позволяет определить локализацию пораженных сосудов.
- Коагулограмма – исследование крови, позволяющие определить скорость ее свертываемости.
- Лабораторно определяются показатели: глобулины, альбумины, мочевина, креатин, натрий, калий.
- 10. Выявление уровня α-фетопротеина проводится для диагностики онкологических заболеваний печени, способных привести к асциту.

Лечение асцитического синдрома
Асцит брюшной полости чаще всего является проявлением другого заболевания, поэтому лечение подбирается исходя из стадии и тяжести основой болезни. Современной медицине доступно два способа терапии: консервативная и хирургическая (лапароцентез). Большинству пациентов назначается второй способ лечения, так как он считается наиболее эффективным, при этом он значительно снижает риск рецидива и неблагоприятный последствий.
Консервативная терапия используется чаще всего, когда больному уже помочь нельзя и целью врачей является облегчение состояния и максимальное улучшения качества жизни. Такое лечение назначается в тяжелых случаях цирроза печени и на поздних стадиях рака.
Оба варианта лечения не являются безобидными, поэтому вариант терапии подбирается всегда индивидуально.
Лечение консервативным путем
Лекарственная терапия проводится комплексная. Препараты назначаются для того чтобы выводить асцитическая жидкость выводилась из организма, для этого необходимо: уменьшить поступление натрия в организм, обеспечить обильное его выведение с мочой.
Больной ежедневно должен получать не менее 3 г соли. Полный отказ от нее ухудшает белковый обмен в организме. Используются диуретические средства.
Фармакология не имеет в своем арсенале ни одно средство, которое бы полностью соответствовало требованиям врачей. Наиболее сильный диуретик Лазикс вымывает калий из организма, поэтому в дополнение больному назначаются препараты, например, Панангин или Оротат калия, которые восстанавливают его уровень.
Используются и калийсберегающие мочегонные средства, к ним относится Верошпирон, но и он обладает неприятными побочными эффектами. При выборе подходящего лекарственного средства необходимо учитывать особенности организма и его состояние.
Мочегонные средства целесообразно использовать для лечения асцита при наличии отеков, так как они выводят жидкость не только из брюшной полости, но и из других тканей.
При циррозе печени часто используются такие препараты, как Фозинопрл, Каптоприл, Эналаприл. Они усиливают выведение натрия с мочой, при этом не затрагивая калий.
После того как отечность конечностей спадет, стоит уменьшить потребление поваренной соли.
Когда консервативное неэффективно или нецелесообразно проводится лапароцентез.
Оперативное вмешательство
Хирургическое лечения заключается в выведение избыточной жидкости путем проколола живота. Подобная процедура называется лапароцентез. Назначается она при значительном наполнении брюшной полости при асците жидкостью. Процедура проводится под местной анестезией, больной при этом находится в положении сидя.

Во время проведения парацентеза в нижней части живота больному делает прокол, через который будут отсасывать жидкость. Процедура может быть выполнена за один раз, а может быть установлен специальный катетер на несколько дней, подобные решения принимает врач исходя из состояния больного и тяжести заболевания.
Если количество жидкости превышает 7 литров, то лапароцентез проводится в несколько этапов, так как возрастает риск осложнений – резкое падение давление и остановка сердца.
Асцит и онкология
Асцит в тандеме с раковым заболеванием состояние само по себе опасное, но, помимо этого, он может стать причиной и других последствий:
- Дыхательная недостаточность.
- Непроходимость кишечника.
- Спонтанный перитонит.
- Гидроторакс.
- Выпадение прямой кишки.
- Гепаторенальный синдром.
Наличие одного из перечисленных осложнений требует скорейшего лечения. Несвоевременно начатая терапия может привести к смерти больного.
Профилактические мероприятия
Профилактика асцита заключается в предупреждении болезней его вызывающих. При наличии проблем с сердцем, почками или печенью необходимо регулярно проходить осмотр у врача и при необходимости своевременно проходить лечение. Важно вовремя лечить заболевания инфекционного характера, не злоупотреблять алкоголем, следить за питанием и физической активностью.
С особой внимательностью к своему здоровью стоит относиться людям после 50 лет и имеющим какие-либо хронические заболевания. Так, развитие асцита в возрасте после 60 лет, на фоне гипотонии, сахарного диабета, почечной и сердечной недостаточности значительно снижают риск на благоприятный исход заболевания. Двухлетняя выживаемость в столь зрелом возрасте при асците брюшной полости составляет 50%.
Асцит (водянка живота) может возникать как следствие многих заболеваний, в большинстве же случаев является одним из осложнений цирроза печени. Такое состояние всегда свидетельствует о серьезных нарушениях в работе внутренних органов или целых систем и несет опасность для здоровья и жизни человека.
Что это такое?
Асцит брюшной полости – это симптоматическое явление, при котором в брюшной полости наблюдается скопление жидкости (транссудата). Ошибочно считать его отдельным заболеванием – это лишь проявление тех или иных проблем со здоровьем.
Брюшная полость вмещает в себя селезенку, желчный пузырь, часть кишечника, желудок, печень. Она замкнута и отграничена брюшиной – оболочкой, состоящей из двух слоев – внутреннего, прилегающего к названным органам, и внешнего, прикрепленного к стенкам живота.
Канцероматоз брюшины, причины развития болезни, симптомы и лечение:
Задача брюшины в том, чтобы фиксировать находящиеся в ней органы и принимать участие в регуляции метаболизма. Она обильно снабжена сосудами, обеспечивающими обмен веществ через кровь и лимфу.
У здорового человека между двумя слоями брюшины присутствует определенный объем жидкости, которая не накапливается, а постоянно всасывается в мелкие лимфатические сосуды, освобождая место для поступления новой.
Транссудат в брюшине начинает накапливаться, если повышена скорость его образования либо замедлено его всасывание в лимфу. Прогрессирование основной патологии постепенно повышает его объем и он начинает давить на внутренние органы, развивается асцит, а протекание основного заболевания усугубляется.
Возможные причины асцита брюшной полости:
- цирроз печени;
- туберкулез;
- сдавление воротной вены;
- болезнь Бадда-Киари;
- некоторые детские болезни;
- кровотечение;
- панкреатит;
- злокачественная опухоль печени;
- анасарка;
- беременность и патологии внутриутробного развития;
- сердечная недостаточность;
- эндометриоз.
В группу риска входят лица с алкогольной и наркотической зависимостью, с диагнозом хронического гепатита, жители регионов с высоким уровнем заболеваемости этой патологией. Влиять на накопление транссудата могут ожирение, повышенный уровень холестерина, .
Асцит брюшной полости при онкологии, прогноз
При раке злокачественные клетки размножаются бесконтрольно. Если при метастазировании они попадают печень, то это провоцирует сдавливание ее синусоидов (пространств между группами клеток, заполненных кровью) и возрастанию давления в воротной вене и ближайших к ней сосудах.
В результате отток крови и лимфы из брюшины замедляется и возникает асцит брюшной полости при онкологии. Сколько живут в таком состоянии? Лишь половина пациентов с водянкой, получивших своевременную ее терапию, остается жить в течение двух лет. Высокая смертность обусловлена стремительным развитием осложнений водянки, среди которых:
- гидроторакс;
- дыхательная недостаточность;
- непроходимость кишечника;
- образование и защемление пупочной грыжи;
- перитонит;
- гепаторенальный синдром;
Чаще остальных раковых заболеваний причиной асцита становятся:
- опухоль поджелудочной железы;
- мезотелиома;
- рак яичников;
- брюшной канцероматоз;
- синдром Мейгса.
Прогноз при развитии онкологического асцита ухудшается в пожилом возрасте, при значительном количестве метастазов и почечной недостаточности.
Симптомы асцита, фото - клинические проявления

фото асцита брюшной полости
Водянка может развиваться постепенно, на протяжении 1-3 месяцев и даже полугода и более, или спонтанно, например, при тромбозе портальной вены. Первые признаки асцита брюшной полости появляются после скопления 1000 мл жидкости и более, среди них:
- Боль и чувство распирания в животе;
- Метеоризм и отрыжка;
- Увеличение веса тела и объема живота;
- Изжога;
- Отечность ног, у мужчин иногда – мошонки;
- Одышка и тахикардия при ходьбе;
- Трудности при попытке сделать наклон туловища.
Если человек стоит, то живот принимает шарообразную форму, а в горизонтальном положении он расплывается. Кожа со временем покрывается светлыми стриями (растяжками), а пупок по мере накопления в брюшной полости жидкости выпирает наружу.
При возросшем давлении в воротной вене по бокам и впереди живота расширяются, становясь заметными, подкожные вены – этот симптом получил название «голова медузы».
Такие симптомы асцита брюшной полости, как желтуха, тошнота и рвота появляются при из-за блокады подпеченочных сосудов.

При туберкулезе человек быстро худеет, ощущает головные боли, сильную слабость, пульс становится частым. Живот увеличивается очень быстро при нарушенном оттоке лимфы, и медленно, если причиной асцита послужила белковая недостаточность. В последнем случае выражены отеки, которые также имеют место при сердечной, печеночной и почечной недостаточности.
Увеличение температуры тела не является прямым признаком асцита и имеет место лишь при некоторых болезнях, вызывающих водянку:
- циррозе печени;
- опухолях;
- перитоните;
- панкреатите.
Если асцит развивается из-за микседемы, то температура, напротив, падает ниже нормы – до 35°C. Это обусловлено недостаточной выработкой гормонов щитовидной железы, влияющих на интенсивность метаболизма и выделение организмом тепла.
Раковая опухоль желудка, первые симптомы, лечение и прогноз:
Диагностика
При первичном осмотре врач проводит перкуссию – постукивает по животу и анализирует возникающие при этом звуки. При асците звук над жидкостью притупляется, а легкие удары по стенке живота с одной стороны образуют волны, которые можно почувствовать, приложив ладонь с другой стороны брюшины (флюктуация).
В диагностике асцита брюшной полости используются УЗИ и компьютерная томография – эти методы определяют объем скопившейся жидкости и основную причину развития водянки.
Список анализов при асците:
- Крови – общий и биохимический – могут показать повышение билирубина и азотистых продуктов распада, гипопротеинемию, высокую СОЭ;
- Мочи – общий – выявляет в зависимости от причины водянки наличие белка, эритроцитов, повышение плотности мочи;
- Жидкости, полученной с помощью пункции брюшной полости – она прозрачная, белесая или с незначительной примесью крови, ее реакция никогда не бывает кислой – она нейтральная или слабощелочная;
- Проба Ривольта – помогает отличить транссудат от воспалительного отделяемого – экссудата с помощью качественной химической реакции на белок.
Взятую из брюшной полости жидкость также исследуют на наличие патогенных микроорганизмов и раковых клеток.
Лечение асцита брюшной полости, препараты
При асците брюшной полости лечение состоит в устранении патологии, вызвавшей водянку. Общими мерами терапии являются:
- Диета с ограниченным содержанием соли (не более 2 г в день) или полным ее отсутствием, при циррозе – снижение потребляемой жидкости;
- Прием медикаментов в зависимости от заболевания и во всех случаях – мочегонных средств – Верошпирона, Фуросемида, – в сочетании с препаратами калия (Аспаркам, оротат калия);
- Наблюдение за снижением массы тела – при успешном лечении потеря составляет 500 г в сутки.
Тактика лечения при разных заболеваниях:
- При сердечной недостаточности показан прием диуретиков, сосудорасширяющих средств, а также ингибиторов АПФ. В этом случае назначается – с уменьшением воды и соли. Применяют сердечные гликозиды (Дигоксин, Строфантин) и другие препараты для стимуляции сократительной деятельности миокарда.
- Строгий постельный режим и диета №7 (вплоть до исключения соли) показаны при патологиях почек, которым сопутствует нефротический синдром – при амилоидозе, гломерулонефрите). При этом объем выпитой за сутки жидкости не должен превышать количество выделенной мочи более, чем на 300 мл.
- Водянка новорожденных из-за скрытой кровопотери лечится посредством переливания крови и плазмы. Экссудативная энтеропатия также предусматривает применение глюкокортикостероидных средств и диуретиков.
- При нарушениях в белковом обмене показаны мочегонные средства, меню с оптимальным содержанием белка, а уменьшить при этом потери протеина с мочой помогают ингибиторы АПФ, переливания альбумина.
Если объем транссудата значителен - производится дренирование полости брюшины и медленное, во избежание развития коллапса, удаление из нее скопленной жидкости. Процедура называется лапароцентез и проводится под местным обезболиванием.
Симптомы и неотложная помощь при желудочно-кишечном кровотечении:
Хирургическое вмешательство показано при асците, возникшем из-за портальной гипертензии. Распространены два типа операций:
- Внутрипеченочное трансъюгулярное шунтирование, при котором искусственным путем сообщаются воротная и печеночная вены;
- Операция Кальба – иссечение брюшины и мышц в области поясницы, в результате чего транссудат начинает впитывать подкожная жировая клетчатка. Эффективна эта процедура в 1/3 случаев, а результат держится не более полугода.
При запущенном циррозе и других тяжелых патологиях печени проводится операция по пересадке печени.
Каков прогноз?
Прогноз при асците напрямую зависит от причины накопления жидкости и своевременности и эффективности лечения. В половине случаев при отсутствии эффекта от диуретиков наступает летальный исход. К неблагоприятным факторам также относят:
- пожилой возраст – 60 и более лет;
- гипотонию;
- сахарный диабет;
- рак печени;
- бактериальный перитонит;
- уровень альбумина в крови менее 30 г/л;
- снижение клубочковой фильтрации почек.
Опасность асцита также в том, что являясь симптомом, следствием основного заболевания, он, в свою очередь, усугубляет его течение.
Асцит – это наличие свободной жидкости в брюшной полости, которая скапливается вне органов и тканей.
Асцит может развиваться как следствие большого количества заболеваний органов и систем (не только структур брюшной полости). Но в 75% данное состояние – это осложнение цирроза печени.
Эту патологию еще называют водянкой живота.
Оглавление:Причины асцита
Различают около сотни состояний и заболеваний, которые могут стать причиной накопления свободной жидкости в брюшной полости. Основные – это:
- цирротическое перерождение печени;
- злокачественные опухоли различных органов;
На тройку этих причин возникновения асцита припадает 90% случаев данной патологии. Другие причины накопления свободной жидкости в брюшной полости следующие:

Также асцит может возникнуть из-за прогрессирования ряда хронических специфических заболеваний – в первую очередь это:
- туберкулезное воспаление брюшины;
- воспаление серозных оболочек (тех, которые вырабатывают биологическую жидкость, смазывающую оболочки);
- некоторые заболевания желудочно-кишечного тракта – в первую очередь, это (заболевание с образованием множественных уплотнений), хронический , саркоидоз (болезнь многих органов с образованием узелков, похожих на гранулемы).
Воспаление серозных оболочек, провоцирующее асцит, может возникнуть при таких болезнях, как:

Новорожденные и дети грудного возраста тоже подвержены риску возникновения асцита. Зачастую это случается из-за врожденных патологий – в первую очередь таких, как:
- врожденный отек, возникающий из-за несовместимости по группе крови или резус-фактору между матерью и ребенком. Такие дети умирают практически сразу же после рождения;
- врожденная отечность тканей, возникшая и-за скрытой кровопотери во время внутриутробного развития;
- сбой в развитии или функционировании печени и желчевыводящих путей из-за их врожденных нарушений;
- потери белка плазмы крови из-за его чрезмерного выделения в просвет тонкого кишечника;
- квашиоркор – болезнь голодающих детей, в основе которой лежит нехватка белков в пище.
Выделен ряд факторов, которые непосредственно к накоплению жидкости в животе не приводят, но способствуют развитию асцита. В первую очередь это:
- хроническое злоупотребление алкоголем, даже с низким градусом – например, при так называемом пивном алкоголизме, когда человек годами ежедневно употребляет порцию пива;
- хронические (не только );
- употребление инъекционных (вводимых в ткани или кровяное русло) наркотиков;
- переливание крови, которое проводится с нарушениями;
- 2 типа (разновидность сахарного диабета, которая развивается из-за того, что нарушается взаимодействие инсулина, расщепляющего сахар крови, с тканями);
- повышенное количество .
Развитие патологии
Брюшина, которая выстилает изнутри брюшную полость и укутывает ряд ее органов, в норме выделяет небольшое количество серозной жидкости, по своему составу похожей на плазму крови. Эта жидкость необходима, чтоб внутренние органы, которые довольно компактно расположены в брюшной полости, не слипались, и чтобы между ними не было трения. На протяжении суток серозная жидкость выделяется и всасывается брюшиной много раз. Ее усиленная выработка и ухудшение всасывания и приводят к накоплению свободной жидкости в животе.

Это общий механизм возникновения асцита, при ряде патологий он может отличаться. То, как в животе накапливается лишняя жидкость, можно ярко проиллюстрировать на примере цирроза печени:

Асцит опасен тем, что при нем образуется так называемый порочный круг – процесс чрезмерного образования жидкости и ухудшенного всасывания запускается, но выйти из этого состояния трудно, потому как поломка одних механизмов провоцирует поломку других, которые еще больше способствуют нарастанию асцита:
- если сдавлены вены, организм пытается их разгрузить, и лишняя жидкость направляется в лимфатическую систему, но она тоже может справиться с лишней нагрузкой до определенного уровня – дальше давление лимфы повышается, жидкость из лимфатических сосудов просачивается в брюшную полость;
- так как жидкость из кровеносных сосудов устремляется в брюшную полость, это приводит к уменьшению объема крови и ее давления. Чтобы компенсировать такое состояние, организм вырабатывает больше гормонов. Но из-за усиленной выработки гормонов, нарастает артериальное давление. Жидкость плохо задерживается в сосудах и устремляется в брюшную полость – асцит нарастает.
При поражении опухолью или воспалительным процессом какая-нибудь оболочка начинает вырабатывать больше жидкости, чем может всосать обратно – это становится причиной асцита. Кроме того, опухоль и отечные из-за воспаления ткани давят на лимфатические сосуды, не позволяя лимфе свободно двигаться по ним, жидкая часть лимфы устремляется в ткани и полости – в том числе и в брюшную.
Если развилась сердечная недостаточность, то ток крови нарушается не только в сердце, но и в венах печени и брюшины. Плазма из сосудов переходит в брюшную полость. Брюшина не готова всасывать дополнительное количество жидкости – возникает асцит.
Симптомы асцита
В зависимости от провоцирующего заболевания признаки асцита могут развиваться как внезапно, так и постепенно, на протяжении нескольких месяцев. Так, при закупорке тромбом воротной вены количество свободной жидкости в брюшной полости нарастает очень быстро, при белковом голодании – постепенно. Симптоматика появляется, если в животе скопилось от 1 литра жидкости.
Основные признаки асцита это:
- чувство распирания;
- увеличение живота;
- увеличение веса;
- затруднения при физической активности – в частности, при попытке наклониться вперед;
Если живот очень быстро увеличивается в размерах, это значит, что передавлены лимфатические сосуды.
Диспептические сдвиги, которые появляются при асците, объясняются тем, что увеличивающееся количество свободной жидкости давит на органы пищеварения, что мешает им выполнять свои функции. Возникают такие признаки, как:

Одышка на начальных стадиях асцита возникает при физической нагрузке. По мере того, как количество свободной жидкости в брюшной полости нарастает, она давит на легкие и сердце, причиняя одышку и в покое.
Отечность объясняется механическим сдавливанием вен и нарушением в них тока крови с последующим выходом жидкости в ткани. При асците в основном , у мужчин иногда может отекать мошонка.
Если асцит возник из-за , то появляются характерные признаки интоксикации (отравления организма продуктами жизнедеятельности туберкулезной палочки). Это:
- общая слабость;
- необъяснимая усталость, которая возникает даже в состоянии покоя;
- снижение массы тела. Больной в таком случае выглядит очень характерно: худые руки и ноги и большой живот.
Если асцит возник из-за белковой недостаточности, то он не очень выражен, значительного увеличения живота не наблюдается. Но для данного состояния характерны:
- отеки верхних и нижних конечностей;
- – она возникает потому, что жидкость, кроме брюшной полости, скапливается и в плевральной, поджимая сердце и легкие и тем самым ухудшая их работу.
Диагностика асцита
Жалобы больного при асците довольно характерны. Еще более характерны данные физикального обследования больного – осмотра, прощупывания брюшной стенки, простукивания и выслушивания живота фонендоскопом. По их совокупности поставить диагноз асцита не вызывает труда.
Данные осмотра следующие:

Показательным является следующий признак – если одну ладонь положить на бок больного, а пальцами другой руки толкать другой бок, то будут ощущаться колебания («волны») жидкости внутри живота.
Если делать простукивание живота, звук будет тупой, как, к примеру, по дереву – в нижних отделах живота, если больной стоит, и в боковых отделах, если он лежит.
При значительном накоплении жидкости в брюшной полости можно при прослушивании живота констатировать затихание кишечных шумов.
Жалоб больного, изучения истории его болезни (например, наличие печеночных или сердечно-сосудистых заболеваний) и данных физикального обследования зачастую достаточно, чтобы поставить диагноз асцита. Инструментальные и лабораторные методы исследования применяют дополнительно для подтверждения диагноза и определения причины асцита.
Из инструментальных методов при диагностики асцита применяют такие, как:

В диагностике асцита высокой информативностью обладают такие методы лабораторного исследования, как:

Кроме того, если начато лечение, следует проводить наблюдение за суточной динамикой (изменениями) веса пациента, для этого больного периодически взвешивают . За 24 часа он должен терять приблизительно 500 граммов. Также следует учитывать, что количество принятой жидкости (в виде чая, соков, супов и так далее) должно быть немного больше, чем количество выделенной (при нормальной температуре тела и воздуха).
Осложнения
Будучи осложнением других патологий, асцит, в свою очередь, тоже может привести к осложнениям. Наиболее распространенные – это:
- (в случае нагноения жидкости в брюшной полости);
- переход в рефрактерный асцит – тот, который не поддается лечению мочегонными средствами. Может развиваться при выраженном циррозе печени, раке печени, болезнях почек и так далее;
- выделение жидкости через пупочную грыжу.
Лечение асцита
Свободную жидкость несложно удалить из брюшной полости – но причины возникновения асцита останутся. Поэтому полноценным лечением асцита является лечение заболеваний, спровоцировавших его возникновение.
Независимо от того, что спровоцировало асцит, общие назначения следующие:
- постельный или полупостельный (с подниманием с кровати только в случае физиологической необходимости) режим;
- ограничение, а в запущенных случаях – полное исключение натрия из пищи. Достигается ограничением (или исключением) употребления .
Если асцит возник из-за , то при снижении в крови количества натрия ограничивают и прием жидкости в разном виде (чай, соки, супы) – до 1 литра.
Медикаментозная терапия зависит из болезни, спровоцировавшей асцит. Общим назначением, независимо от причины асцита, являются мочегонные препараты. Это может быть или их комбинация с препаратами калия, или калий-сберегающие мочегонные. Также назначают:
- при – гепатопротекторы (препараты, защищающие клетки печени);
- при низком количестве белка в крови – белковые препараты, которые вводят внутривенно капельно. Как пример – альбумин, свежезамороженная плазма (ее вводят, если при асците наблюдаются нарушения со стороны свертывающей системы крови);
- при – препараты, поддерживающие работу сердца (их подбирают в зависимости от того, какова причина сбоя)
Хирургические методы лечения асцита применяют при:
- значительном скоплении свободной жидкости в брюшной полости;
- если консервативные методы показывают низкую результативность или не показывают ее вообще.
Основные хирургические методы, которые применяют при асците, это:

Профилактика асцита
Для того чтобы предупредить развитие асцита, необходимо заблаговременно выявлять и лечить болезни и состояния, которые могут его спровоцировать.
Прогноз при асците
Прогноз как для здоровья, так и для жизни зависит от болезни, спровоцировавшей асцит. Он ухудшается при:
- возрасте более 60 лет;
- снижении артериального давления;
- потерях белка (в частности, если количество альбумина в крови составляет ниже 30 грамм на литр);
- сахарном диабете;
- асците, устойчивом к применению мочегонных препаратов.
В большинстве случаев наличие асцита означает, что болезнь, спровоцировавшая его, запущена. 50% пациентов с асцитом умирает на протяжении 2 лет с момента его возникновения . Если развилась нечувствительная к мочегонным препаратам форма – половина больных умирает на протяжении полугода.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
Некоторые заболевания органов приводят к патологическому увеличению живота. Асцит брюшной полости (еще называется – водянка брюшной полости) появляется из-за длительного и хронического нарушения работы сердечной мышцы, печени, почек или онкологии. Из-за того, что скапливается свободная жидкость в животе, больной испытывает дискомфорт.
Лечение водянки живота направлено на устранение причины заболевания. Если экссудата скопилось слишком много, его необходимо удалять хирургическим путем. В некоторых случаях отмечается до 25 литров патологической жидкости.
Асцит – что же это такое
У здорового человека находится немного жидкости в животе, которая постоянно всасывается и распределяется по лимфатическим сосудам. В определении асцита говорится о патологическом скоплении воспалительного экссудата или транссудата в брюшине.
По скопившемуся объему жидкости в животе, выделяют следующие стадии водянки:
Транзиторный асцит. В брюшине скапливается не более 500 мл жидкости. Такое состояние невозможно определить самостоятельно или при пальпации живота, симптоматика отсутствует. Поэтому больной на первой стадии не подозревает про наличие патологии.
Умеренный асцит. В животе накапливается до 4 литров экссудата. Больной ощущает дискомфорт, водянка видна и выражается в свисающем животе. Диагностируется с помощью осмотра и пальпации места отека.
Напряженный асцит. Жидкость накапливается в большом объеме, в стенках брюшины находится от 10 литров экссудата. Внутренние органы испытывают большое давление, нарушается почечный кровоток. Живот распирает, увеличивается правый и левый бок.
Хилезный асцит. Редко встречающееся осложнение, которое говорит о последней степени цирроза. В брюшине собирается белая жидкость, содержащая жир.
Спровоцировать асцит могут разнообразные хронические или запущенные болезни органов: туберкулезный перитонит, портальная гипертензия, сердечная недостаточность, цирроз печени, канцероматоз брюшины, заболевания по части гинекологии. Лечение асцита, образовавшегося в брюшной полости заключается в диагностике и устранении факторов, провоцировавших его.
Асцит при сердечной недостаточности
Скопление патологической жидкости в стенках брюшной и абдоминальной полости иногда происходит из-за проблем с сердцем. Данный фактор провоцирует асцит в 5% случаев. Водянка живота образуется из-за неспособности увеличенного сердца обеспечивать перекачку крови в достаточном объеме.
Основные заболевания сердечной мышцы и сосудов системы, которые приводят к застою и накоплению патологической жидкости:
- травма сердца;
- перегрузка отделов сердца и растяжение его стенок вследствие гипертонического криза,
- артериальной гипертензии, порока сердца;
- кардиомиопатия: истончение или утолщение стенки органа.
Также симптомы водянки наблюдаются при констриктивном перикардите. Любая патология и нарушение в работе сердца может привести к сердечной недостаточности и развитию асцита.
Нельзя игнорировать данное осложнение, так как оно говорит о неэффективности или отсутствии должного лечения причинной болезни. Обязательно срочное удаление патологической жидкости.
Водянка при циррозе печени
В 80% случаев свободная жидкость застаивается в стенках брюшной полости в результате запущенного цирроза. При данной болезни нарушается кровоток, выработка белков плазмы, снижается уровень альбуминов, изменение сосудов печени, серозная оболочка покрывается рубцами. Из-за данных изменений орган становится больше и начинает оказывать давление на воротную вену.
Накопление жидкости в животе возникает при следующих видах цирроза:
- первичный билиарный;
- вторичный;
- врожденный.
Главные симптомы брюшной водянки при циррозе – это увеличение объема живота на фоне резкой потери общего веса, затрудненное дыхание и повышенная утомляемость. Увеличение живота говорит о практически полном замещении здоровой печеночной ткани на нефункциональную. Больного необходимо госпитализировать и срочно назначить эффективное лечение.
Хилезный асцит
Последняя стадия цирроза печени провоцирует скопление лимфы в стенках брюшины и отек живота. Асцитическая жидкость имеет характерный цвет и состав: молочная с примесями жира.
Кроме увеличения объемов у больного наблюдается нарушение дыхания припухлость лица и ног.
Причины асцита брюшной полости в данном случае следующие:
- гидростатическая гипертензия;
- операции на органах брюшинной полости;
- туберкулез;
- панкреатит;
- травмы печени, желудка, дуоденальной кишки, кишечника и желчного пузыря.
Хилезный асцит лечится с помощью коррекции питания. Диета прописывается жесткая. Направлена она на полное устранение из рациона продуктов, которые провоцируют скопление внутреннего жира.
Хилоторакс
При травме или патологически увеличенных лифматических узлах плевральной области может развиваться скопление жидкости в легких. Среди основных симптомов данного осложнения асцита выделяют одышку, чувство тяжести в груди, нарушение сердцебиения.
Диагностируется данное явление после исследования состава накопленной жидкости. Как правило, она белого цвета, содержит большое количество лимфоцитов. Лечение легочной водянки схоже с лечением асцита живота: диетическое питание, медикаментозная терапия, при отсутствии результата – лапароцентез плевральной полости.
Причины отека живота
При наличии серьезных заболеваний у мужчины или женщины возникает осложнение в виде асцита. Отекает живот постепенно. Определить, почему скапливается большое количество жидкости в брюшине можно только с помощью диагностики.
Основные причины водянки в области живота:
- патологии печени: цирроз, печеночная недостаточность, злокачественные и доброкачественные
- новообразвоания, синдром Бадда-Киари;
- болезни почек: воспаление, мочекаменная болезнь;
- заболевания сердца и сосудов: сердечная недостаточность и другие патологии, приводящие к ней;
- плевральный отек;
- резус конфликт женщины и плода;
- онкология: опухоли желудка с левой стороны, рак органов полости живота;
- заболевания желудка, кишечника, желчного пузыря;
- отсутствие рационального питания, голодание, продолжительная строгая диета.

Асцит брюшной полости диагностируется не только во взрослом возрасте у мужчин и у женщин, существует еще и врожденная водянка. Она может образоваться из-за гемолитического заболевания или скрытого кровотечения.
Для лечения патологии необходимо сделать пункцию жидкости. Если врачи диагностируют хилезный асцит, когда в скапливающемся экссудате повышен уровень жира, назначается строгая диета.
Как распознать патологию
Симптомы водянки ярко выражены, объем живота патологически увеличивается, общее самочувствие ухудшается. Однако увеличение размеров брюшины может говорить и о пакреатите, скоплении каловых масс, беременности. Если стоя наблюдается отвисание живота вниз, а лежа он растекается слева и справа – это водянка.
Кроме отечности, выделяют следующие признаки асцита:
- одышка, кашель, в лежачем положении трудно дышать;
- с увеличением живота начинает болеть в тазу;
- учащенное и безболезненное мочеиспускание, объемы урины не увеличены;
- нарушение функции дефекации;
- отек живота;
- распирание живота;
- нарушение сердечного ритма;
- изжога, частая отрыжка;
- выпячивает пупка, геморрой;
- слабость, сонливость, апатия.
Также в случае последних стадий хронических заболеваний опухший живот болит, мешает нормально двигаться и дышать. Из-за нарушения кровообращения лицо, ноги и руки также отечные. При наклонах вперед болит внизу живота. Признаки водянки усугубляют причинную болезнь.
Диагностика асцита

Увеличение живота не единственный признак асцита, поэтому после осмотра и пальпации назначается лабораторная и инструментальная диагностика. Наличие жидкости в стенках брюшины позволяет отличить осложнение от ожирения.
Для подтверждения наличия асцита и определения его причины врачи пользуются такими методами исследования: локальное ультразвуковое исследование органов; пункция брюшной полости; оценка качества и количества асцитической жидкости; лапароцентез при асците; лабораторное исследование состава жидкости.
Если в транссудате наблюдается менее 500 мкл-1 лейкоцитов, а нейтрофилов до 250 мкл-1 диагностируется водянка. Увеличение последнего показателя говорит о наличии инфекционного возбудителя, например при туберкулезном перитоните.
Как лечить асцит брюшной полости
Лечение асцита заключается в устранении причинной болезни и уменьшении жидкости в брюшине. Избавиться от живота можно с помощью терапевтического парацентеза: прокола и откачки до 4 литров в день. Также для излечения водянки живота врач назначает специальную диету и постельный режим.
Медикаментозное лечение
Если асцит начальный или умеренный, лечащий врач назначает медикаментозную терапию. Основные фармпрепараты – это мочегонные средства, препятствующие застою лишней жидкости. Наиболее популярные диуретики при асците: «Альдактон», «Амилорид», «Веропширон».
Также назначаются витамины (витамин С и Р) и лечебные таблетки («Диосмин», «Реополиглюкин») для укрепления сосудов. Если у пациента хилезный асцит, больному внутривенно вводят раствор Альбумина. При обнаружении в жидкости патогенных бактерий применяется терапия антибактериальными препаратами.
Хирургическое вмешательство
Если медикаментозное лечение асцита не приносит результатов и наблюдается устойчивая форма осложнения, врач назначает лапароцентез брюшной полости.
Откачка жидкости происходит постепенно с введением 0,5% раствора новокаина. Нельзя удалять более 4 литров экссудата за один раз.
Удаление абдоминальной жидкости проводится натощак, за один раз удаляется 5 литров экссудата. После лапароцентеза откачанную жидкость отправляют на обследование, а брюшную полость снова исследуют с помощью узи.
Если водянка является последствием перитонита, хирургическое лечение назначается только во время возникновения спаек в брюшной полости, которые механически воздействуют на кишечник и провоцируют кишечную непроходимость. После операции больному назначается постельный режим и строгая диета.
Народные методы
Лечение водянки живота с помощью альтернативной медицины проводится только в сочетании с медикаментозной терапией.
В народных рецептах содержатся мочегонные растения, которые помогают избавиться от некоторого количества жидкости в брюшине:
- грыжник и толокнянка;
- мать-и-мачеха и липа;
- петрушка;
- семена льна;
- почки и листья березы;
- кукурузные рыльца, хвощ, стручки фасоли;
- готовые аптечные сборы с мочегонным эффектом.
Из перечисленных продуктов готовятся чаи, отвары и настои которые способствуют естественному выведению жидкости. Также для лечения асцита в домашних условиях применяется настой из вишневых плодоножек. Необходимо смешать пол литра кипятка и 25 грамм сырья и настоять в темном месте несколько часов. Пить такую смесь рекомендуется по три стакана в день.
Диетическое питание
Диета при асците является одним из основных методов лечения. Главный запрет – это отказ или употребление до 1 грамма в день соли.
Диетическое питание состоит из большого количества овощей и фруктов: огурцы, баклажаны, капуста, гранат, лимон, сухофрукты. Из пряностей разрешена петрушка. Вся пища должна быть приготовлена на пару или запечена. Каши и супы делаются на постном бульоне. Также рекомендуется пить до 1 литра жидкости в сутки.
Асцит у детей
Асцит у детей при рождении возникает по причине внутриутробного инфицирования или нарушения здоровья матери. Также возможно патологическое развитие внутренних органов из-за генетического сбоя. Если во время беременности у женщины диагностируется сифилис, краснуха или токсоплазмоз, высока вероятность рождения ребенка с водянкой. Увеличенная брюшина давит на внутренние органы и нарушает их нормальное функционирование.

Лечение новорожденного или старшего ребенка должно проходить сразу. Врач назначает диуретические препараты, витамины и гормоны. Если родители заметили отечность живота у ребенка, не лечите его самостоятельно, обратитесь к педиатру.
Сколько живут с асцитом
Игнорировать лечение асцита брюшной полости нельзя. Сама по себе водянка не рассосется, объем жидкости будет увеличиваться. Огромный живот начнет давить на внутренние органы, которые постепенно будут отказывать.
Прогноз продолжительности жизни зависит от причины возникновения осложнения. Люди с циррозом печени требуют пересадки пораженного органа, иначе больной умирает. Даже при удачной трансплантации максимальная продолжительность жизни – 5 лет. Если диагностирована почечная недостаточность, шанса выжить не будет.
При онкологии и хилезном асците жидкость в животе скапливается быстро. Поэтому продолжительность жизни больных с данным диагнозом минимальна.
Можно ли вылечить асцит? Медикаментозная терапия на первых стадиях заболевания значительно облегчит состояние пациента. Если назначается пароцентез при асците, жидкость со временем возвращается и требуется новая операция. Полностью излечить данную патологию невозможно.
Последствия
Длительное скопление жидкости стенках брюшины приводит к множеству последствий и осложнений, которые не совместимы с жизнью.
Если больной вовремя не обратился за врачебной помощью, наблюдаются следующие патологии:
- перитонит;
- сердечные заболевания;
- гидроторакс – накопление жидкости в легочной полости;
- накопление жидкости в мошонке;
- образование диафрагмальной или пупочной грыжи;
- кишечная непроходимость;
- дыхательная недостаточность;
- рефлюкс-эзофагит – воспаление пищевода.
В случае образования осложнений необходимо срочно удалять инфицированную жидкость в полости. Также проводится лечение последствий водянки: медикаментозная терапия и хирургическое вмешательство (чистка кишечника, откачивание жидкости из легких или мошонки, трансплантация пораженного органа).
Профилактика

Водянка живота является осложнением серьезных заболеваний внутренних органов. Он не возникает у здорового человека.
Чтобы лишняя жидкость в брюшной полости не появилась, следует придерживаться основных правил:
- Регулярное посещение врача для контроля состояния здоровья. Контроль содержания общего билирубина, лейкоцитов, белка в крови.
- Своевременное лечение заболеваний печени, почек, сердечных пороков, желудочно-кишечного тракта, органов мочеполовой системы.
- Если у вас панкреатит, соблюдайте диету. Полностью исключите жирные блюда и алкоголь.
- Во время беременности не пропускайте скрининг.
Значительно снижает вероятность появления асцита здоровый образ жизни, отсутствие стрессов и перенапряжений. Будущей маме запрещается курить и употреблять алкоголь, а также переносить на ногах инфекционные заболевания.





